
by Lori / Stork Fertility Center
隨著胚胎培養的技術越來越進步,將胚胎體外培養至囊胚期已不是困難事,藉由囊胚取樣再加上越來越精確、靈敏的分子診斷技術,PGS可以精準掌握胚胎的染色體狀況,因此挑選良好囊胚...
利用著床前基因診斷(PGD) 以及著床前基因篩檢(PGS) 技術,使的那些發生重複性流產、高齡和有染色體異常家族史的爸爸媽媽們燃起了無限希望,然而隨著生殖科技越來越蓬勃發展,做PGS的胚胎採樣方式,也有所改變,依目前臨床可以用來做PGS的檢體來源主要分成三種:
(1)polar bodies(極體)
(2)cleavage stage blastomeres(分裂階段的胚葉細胞)
(3)trophectoderm (TE) (滋養層細胞)
三個來源之間也都各有優缺點:
(1)極體細胞採樣只能檢測出來自母體染色體減數分裂的異常,此外,第一及第二極體都必須採檢才能達到全面篩檢的效果。
(2)胚葉細胞採樣可以檢測父母雙方減數分裂和有絲分裂過程所造成的染色體異常,是目前臨床上最普遍的採檢方式。然而有研究發現許多在分裂期 (cleavage stage)染色體被診斷為套數異常(aneupolidy)的胚胎在發展到囊胚期(blastocyst stage)期間,展現”自我修復”能力形成染色體套數正常(eupolidy)的囊胚,這在臨床上很容易誤判正常胚胎,而導致活產率降低;此外,由於一 次採檢只能取得1-2個胚葉細胞,容易導致檢測時基因PCR訊號放大失敗(amplication failure)或是等位基因流失(allele drop-out, ADO)而遮蔽了異常基因,這些都有可能造成PGS上的誤判。
(3)滋養層細胞採樣是目前越來越受矚目的方法;囊胚期胚胎主要組成可以分成內細胞團 (inner cell mass, ICM)、滋養層細胞(trophectoderm, TE)兩個部分: 滋養層細胞之後會繼續發育成胎盤及胎兒在子宮內發育所需的各種支持性組織(下圖咖啡色部分),而內細胞團則會發育成人體的各個組織與器官(下圖綠色部分)。科學家認為滋養層細胞採樣除了兼具胚葉細胞採樣的優點之外,所能取得的細胞數量也較多(5-10個細胞),有效降低檢驗的失敗率。
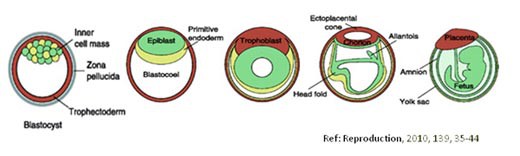
然而,到底滋養層細胞PGS的結果能不能代表ICM染色體的狀況?
2010年美國學者D.S. Johnson研究團隊為了觀察滋養層細胞(TE)和內細胞團(ICM)染色體套數相符的機率,並檢視造成囊胚細胞染色體套數異常的原因,他們取得51個 囊胚細胞,把細胞分成TE及ICM部分(其中有29個囊胚的TE可分成兩個部分),因此所有檢體總共有80個TEs及51個ICMs,再利用作者先前建立 的24-chromosome microarray molecular karyotyping來釐清染色體構造異常、套數異常原因(來自父體或母體?來自減數分裂或有絲分裂?) 結果如下:
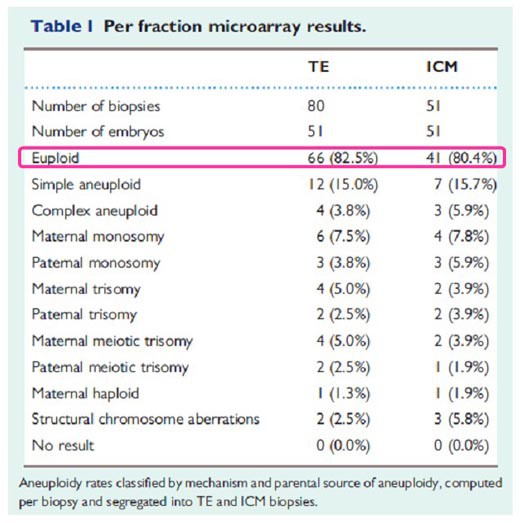
由Table I 看出無論是TE或是ICM染色體套數正常的機率都很高,分別是82.5%和80.4%,作者發現囊胚期細胞染色體異常率比分裂期胚胎的異常率低很多;推測 可能是因為胚胎在成功分化成為囊胚的過程中已自行淘汰部分染色體嚴重異常的胚胎,此外也保留了那些具有自我修復能力的胚胎。
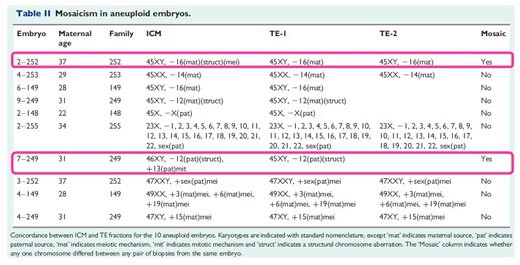
另外從Table II 也發現檢體中只有兩組檢體(3.9%)的ICM和TE中染色體發生鑲嵌情形(mosaicism),然而根據作者先前的研究結果發現在分裂期胚胎中發生鑲 嵌的機率卻高達57.7%,因此可以知道TE biopsy的PGD結果比較能代表胚胎染色體的真實狀況。
在本篇研究發現囊胚細胞發生染色體異常的機率(大約20%)比其他研究所報導的囊胚細胞異常率 (大於32%)低了許多,原因可能是因為本篇研究的平均母體年齡較為年輕(31歲),而其他研究的母體年齡平均則大於38歲。另外,在本篇研究中,十個具有三倍體(trisomies)的囊胚中有九個都是源自減數分裂異常,推測減數分裂機制異常是導致這些囊胚細胞染色體套數不正常的主要原因。
由本篇結果以及之前的研究結果可做出以下結論:
1.利用囊胚層取樣所做的PGS結果可以充分表現胚胎染色體的真實狀況。
2.囊胚採樣取得的細胞數較多,也降低了PCR失敗以及等位基因流失的機率,增加PGS的準確度。
3.臨床上更發現採取囊胚冷凍保存,等待下個周期再植入母體的策略提高了病人的懷孕率;不僅提供充足的時間做著床前基因篩檢,臨床上也發現此策略有效預防卵巢過度刺激症候群也可利用下個周期重新調整子宮內膜厚度,一舉數得!
隨著胚胎培養的技術越來越進步,將胚胎體外培養至囊胚期已不是難事,藉由囊胚取樣再加上越來越精確、靈敏的分子診斷技術,PGS可以精準掌握胚胎的染色體狀況,因此挑選良好囊胚,再加上母體生理環境的配合,可以說是”人合”加”地利”!不但提高試管嬰兒治療的懷孕率,也大大提升了活產率,讓生殖醫學邁向新的里程碑!
參考資料:
- D.S. Johnson et al., Comprehensive analysis of karyotypic mosaicism between trophectoderm and inner cell mass. Molecular Human Reproduction, 2010, 16, 944–949.
- A. Ralston et al., The genetics of induced pluripotency. Reproduction, 2010, 139, 35-44
- 2012年台灣生殖醫學會繼續教育 PGD/PGS for Genetic and Chromosomal Disorders by Blastocyst Biopsy.


 留言列表
留言列表
